«J’ai mal» ne veut jamais dire la même chose
Publié il y a 2 mois
19.03.2026
Partager
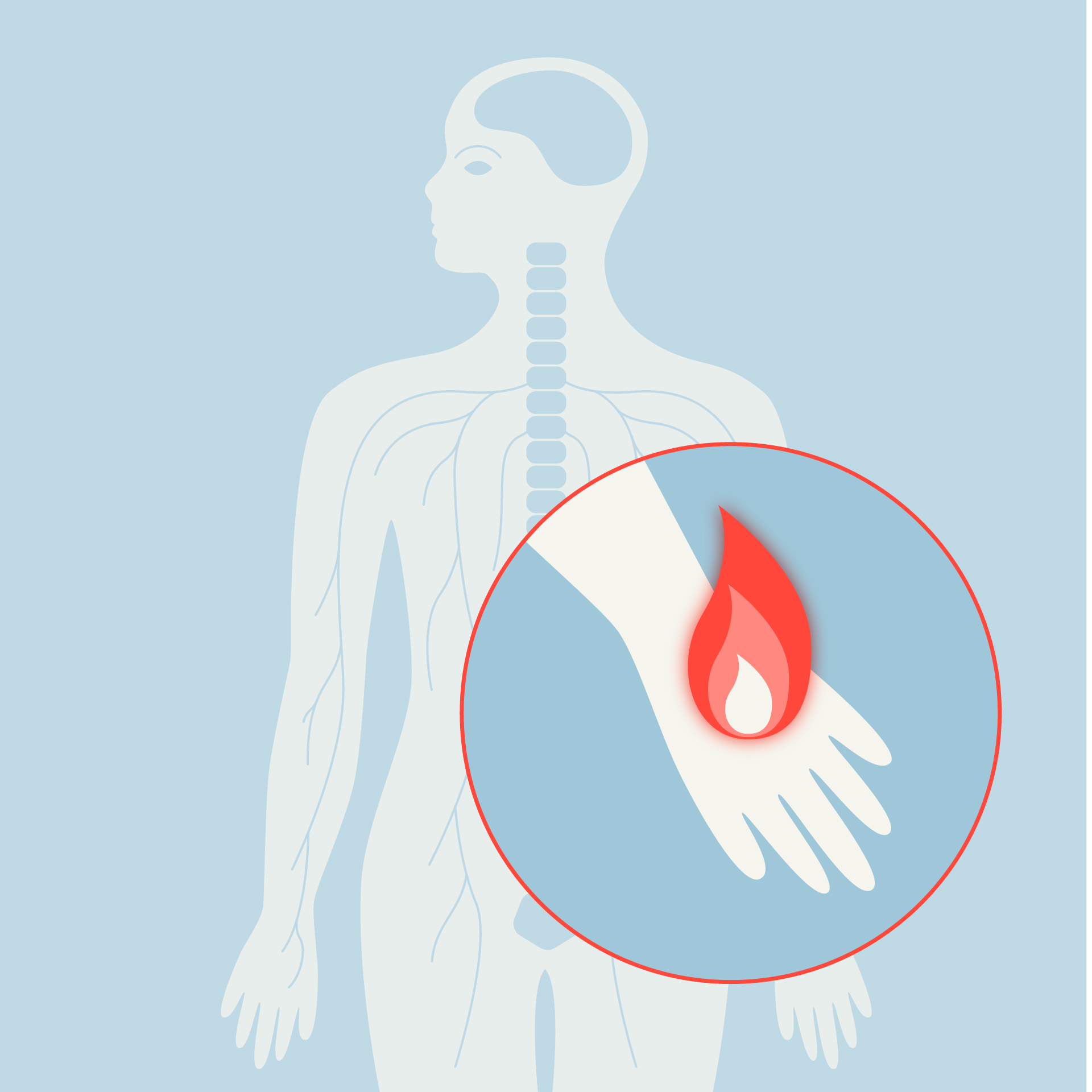
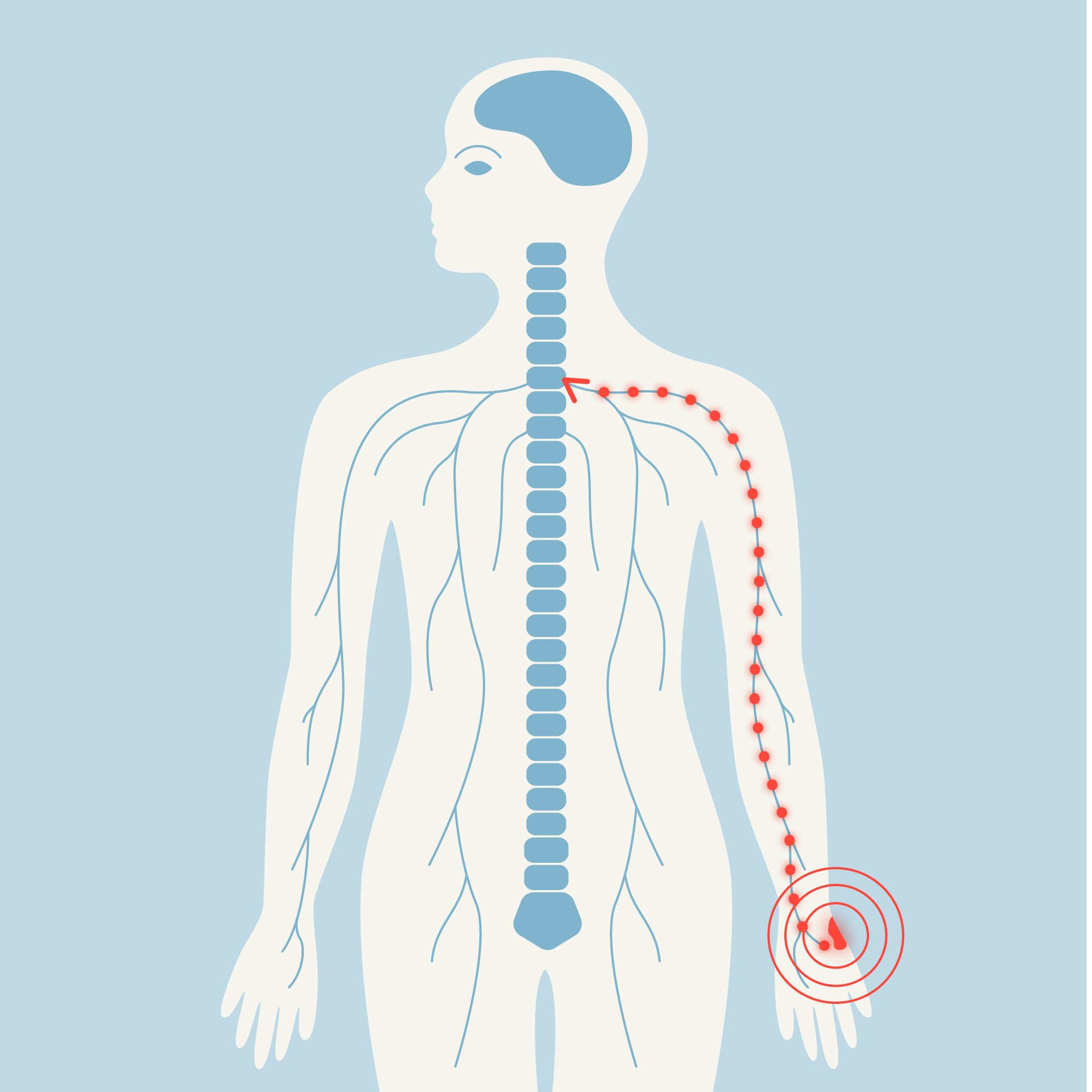
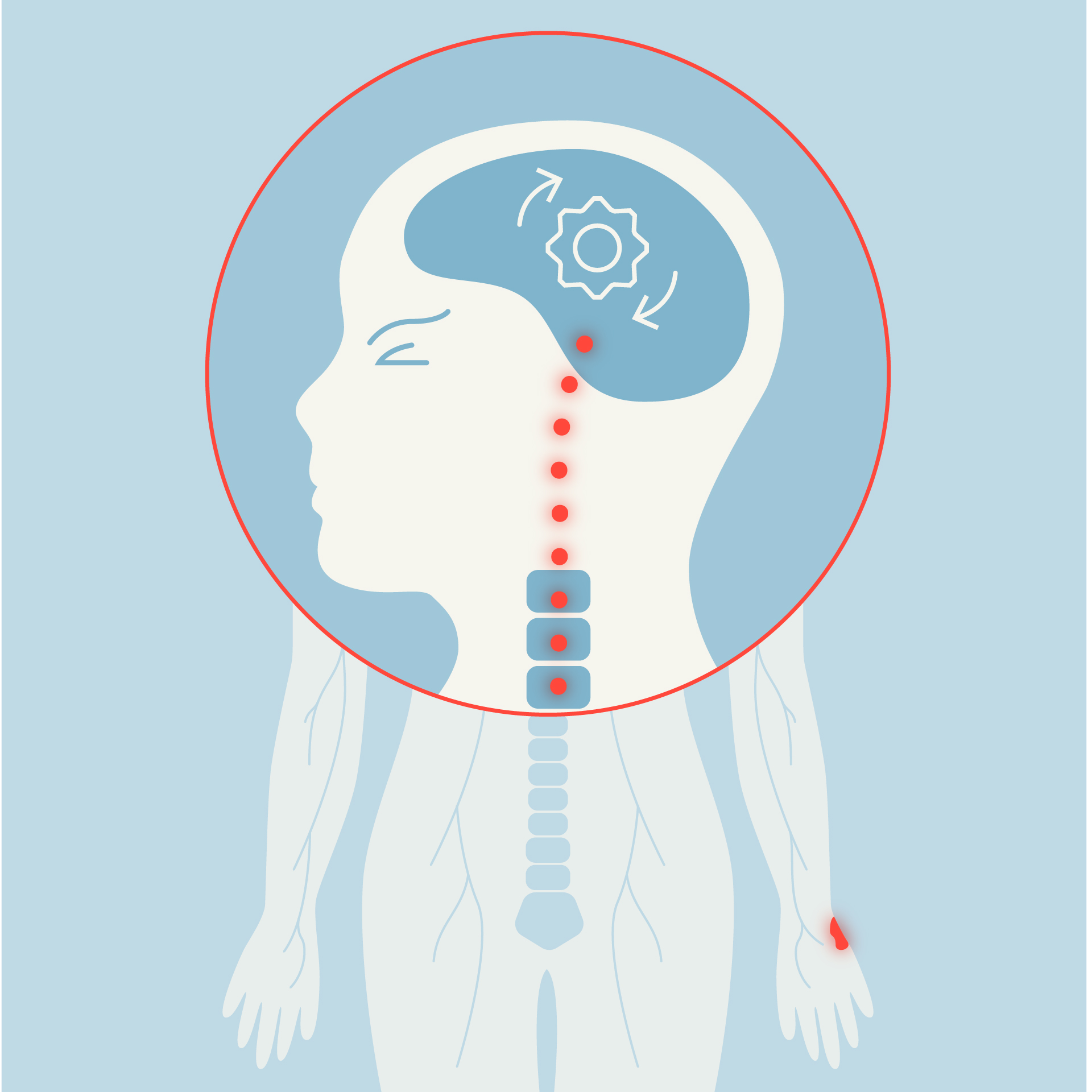
Une douleur aiguë, qu’il s’agisse d’une brûlure, d’une piqûre ou d’une pression trop forte, prend naissance dans le corps. Des récepteurs s’activent et déclenchent un signal électrique qui remonte le long des nerfs jusqu’à la moelle épinière, où le message peut déjà être modulé avant de poursuivre sa route vers le cerveau. Une fois arrivée dans le cerveau, l’information est prise en charge par plusieurs régions cérébrales distinctes, regroupées sous le nom de «matrice de la douleur». Ces zones collaborent pour fabriquer l’expérience douloureuse, même si leurs interactions exactes demeurent encore en partie mystérieuses pour les chercheurs.
Le cerveau nous dit ainsi non seulement où nous avons mal, mais aussi comment nous vivons cette douleur. Certaines régions permettent de localiser précisément la douleur dans le corps. D’autres en déterminent la dimension émotionnelle ce qui la rend supportable ou, au contraire, insoutenable. «On décrit souvent une douleur en imaginant ce que serait un coup de couteau, même si l’on n’en a jamais reçu un, explique le Pr Marc Suter, responsable du Centre d'antalgie du Service d’anesthésiologie du CHUV. À l’inverse, la sensation de brûlure est familière à presque tout le monde. En effet, on parle souvent d’une peau qui brûle alors que l’organe ne présente aucune brûlure réelle.»
C’est précisément ce paradoxe qui se trouve au cœur de la définition médicale de la douleur: une expérience à la fois sensorielle et émotionnelle, désagréable, associée à une lésion tissulaire réelle ou simplement potentielle. Autrement dit, la douleur peut exister sans blessure visible.
Les soignant-es s’appuient sur les mots des patient-es pour tenter de classer les douleurs selon leurs mécanismes. Une douleur liée à une atteinte des nerfs ne sera pas traitée de la même manière qu’une douleur inflammatoire des articulations. Les médicaments, les techniques ou encore les stratégies thérapeutiques dépendent de l’origine supposée de la douleur.
Une expérience personnelle
«Nous sommes tous et toutes différent-es biologiquement. Les mécanismes nerveux, les seuils de sensibilité ou la manière dont le cerveau traite les signaux varient d’un individu à l’autre.» À cette dimension s’ajoute le vécu psychologique de la personne. Les expériences passées, les traumatismes, mais aussi les souffrances concomitantes peuvent amplifier la douleur et la rendre plus difficile à supporter. «Un mal de dos peut être tolérable en temps normal ou devenir insupportable s’il survient après un licenciement, par exemple.» Le contexte social influence aussi fortement l’expérience de la douleur. Le soutien, ou son absence, change aussi la façon dont elle est vécue.
C’est l’ensemble de ces dimensions biologique, psychologique et sociale qui constitue ce que les soignant-es appellent le modèle biopsychosocial de la douleur. Une approche globale, aujourd’hui incontournable pour comprendre pourquoi une même atteinte peut être vécue de manière si différente d’une personne à l’autre.
La parcours de la douleur dans le corps
Douleur chronique: au-delà de l'échelle 1 à 10
Dans le milieu hospitalier, la douleur est souvent évaluée à l’aide d’une échelle. Les individus sont ainsi invités à exprimer l’intensité de leur douleur, 1 étant le plus faible et 10 le plus élevé. «Cet outil fonctionne très bien pour la douleur aiguë, en particulier dans le contexte hospitalier ou post-opératoire. Dans ces situations, le chiffre donné par l’individu correspond généralement à des signes observables comme des grimaces, des crispations ou encore des plaintes. Le score peut être relevé à chaque prise de service, suivi dans le temps, et baisser après l’administration d’un traitement. C’est un système efficace pour une douleur ponctuelle, limitée dans le temps, et appelée à s’améliorer.»
En revanche, dès que la douleur s’installe, l’échelle montre ses limites. «En consultation de douleur chronique, on voit des patient-es annoncer un 10 sur 10 tout en souriant». Un décalage frappant avec la douleur aiguë, où une intensité maximale s’accompagne presque toujours de pleurs ou de cris. «Les patient-es disent souvent qu’ils et elles ne peuvent pas pleurer toute la journée.» Dans ce contexte, l’échelle de la douleur perd une grande partie de sa pertinence. Passer de 6 à 2 sur l’échelle peut alors indiquer une amélioration réelle. Mais pour une personne qui souffre à de nombreux endroits, qui se situe à 8 sur 10 depuis des mois, voire des années, la diminution de cette évaluation n’est plus l’objectif principal.»
La vraie question devient: quel est l’impact de la douleur sur la vie quotidienne? La douleur chronique est aujourd’hui reconnue comme une véritable maladie, et non comme un simple symptôme. L’objectif n’est donc pas de promettre une guérison rapide, mais d’accompagner la personne pour l’aider à vivre au mieux avec la douleur, parfois sur le long terme.
La douleur racontée autrement
«Certain-es patient-es ont beaucoup de difficulté à décrire exactement leur douleur», explique le Pr Marc Suter. Au Centre d’antalgie, nous travaillons avec des psychologues et un psychiatre pour accompagner ces personnes, notamment celles dites «alexithymiques», c’est-à-dire incapables de mettre des mots sur leurs émotions ou leur ressenti.»

«Certain-es patient-es ont beaucoup de difficulté à décrire exactement leur douleur», explique Marc Suter, responsable du Centre d'antalgie du Service d'anesthésiologie du CHUV.
Avec ces personnes, la parole seule atteint vite ses limites. Pour contourner cette barrière, des approches alternatives sont utilisées: de la musique, des cartes évoquant des émotions, de l’art-thérapie ou de la peinture. Ces méthodes permettent de sortir du langage verbal et d’explorer d’autres formes de communication, pour aider à exprimer des aspects de la douleur ou d’émotions qui ne pourraient pas être verbalisées autrement.
L’hypnose s’inscrit également dans cette logique. Elle ne supprime pas la cause de la douleur, mais agit sur la manière dont le cerveau interprète la sensation. Avec de l’entraînement, certaines personnes développent des capacités d’auto-hypnose très efficaces. Dans certains contextes médicaux, ces techniques sont même utilisées pour réaliser des actes sans recourir à des traitements médicamenteux lourds. Elles illustrent la puissance de l’influence du cerveau sur la douleur et offrent aux personnes souffrant de douleur chronique un moyen de participer activement à leur propre prise en charge.
Les femmes plus résistantes à la douleur que les hommes?
Cette idée est largement répandue, mais elle relève davantage du mythe que de la réalité scientifique. «Globalement, les études montrent que les femmes sont plus sensibles à la douleur que les hommes», explique le spécialiste. Autrement dit, elles perçoivent plus rapidement ou plus intensément un stimulus douloureux. En revanche, lorsqu’il s’agit de tolérance c’est-à-dire de la capacité à supporter la douleur sur la durée, des expériences suggèrent qu’elles feraient preuve d’une plus grande endurance.
Ces résultats doivent toutefois être interprétés avec prudence. La majorité de ces études datent d’une vingtaine d’années. Chez les animaux, les mâles et les femelles ne réagissent pas de la même manière à l’inflammation du système nerveux central. Certains traitements efficaces chez les mâles se révèlent inefficaces chez les femelles, et inversement. Pourtant, en médecine humaine, les hommes et les femmes reçoivent encore largement les mêmes traitements.
«Il est possible qu’à l’avenir, nous développions des prises en charge différenciées selon le sexe», avance Marc Suter. «Chez l’animal, les différences observées relèvent exclusivement de la biologie. Transposer ces résultats à l’humain est plus complexe, dès lors que s’ajoutent les dimensions sociales et culturelles.» Chez l’humain, le genre, le contexte et les interactions sociales influencent fortement les réponses à la douleur. Les tests sensoriels varient selon que la personne examinée est évaluée par un homme ou une femme, ou selon la présence d’un proche. «Un homme testé en présence d’un ami aura tendance à se montrer moins sensible que s’il est seul».